Язвенная болезнь желудка — это патология, для которой характерно образование дефектов на слизистой оболочке. Нарушение затрагивает не только орган. В 10-15 раз чаще отмечают поражение двенадцатиперстной кишки. Примерно в 25% случаев нарушение затрагивает несколько отделов ЖКТ, поэтому в медицинской практике часто можно услышать диагноз «язвенная болезнь желудка и двенадцатиперстной кишки». С клинической точки зрения это неправильно. Заболевания имеют схожую природу, но считаются самостоятельными.
Язва может протекать с регулярными обострениями, что требует лечения и наблюдения.
Общие сведения
Язвенная болезнь — самая распространенная патология желудочно-кишечного тракта. Первое место занимает поражение двенадцатиперстной кишки, в 10-15 раз реже встречается нарушение целостности слизистой желудка. Заболевание обнаруживают часто — язву диагностируют у 8-15% населения планеты. Жители развитых государств сталкиваются с заболеванием чаще, основная доля пациентов — жители мегаполисов.
Язвенная болезнь — прерогатива мужчин. У женщин ЯБЖ встречается в 5-10 раз реже. С чем это связано — точно сказать нельзя. Врачи предполагают, что дело в особенностях гормонального фона и более внимательном отношении женщин к своему здоровью. К возрастной планке 50+ половые различия сходят на нет — пожилые люди страдают ЯБЖ одинаково часто. Дети, подростки почти не болеют — патология больше присуща взрослым людям.
Язвенная болезнь желудка и двенадцатиперстной кишки достаточно хорошо изучена. По статистике, ЯБЖ занимает второе место среди причин инвалидизации населения, уступая только заболеваниям сердечно-сосудистой системы.
Причины возникновения язвенной болезни
Язвенная болезнь — расстройство полиэтиологическое. Причины патологии кумулятивны — чем их больше, тем выше риск развития нарушения. Медицинская теория выделяет две группы причин: фундаментальные и факторы повышенного риска. К основополагающим причинам относят состояние здоровья и образ жизни.
Среди возможных факторов:
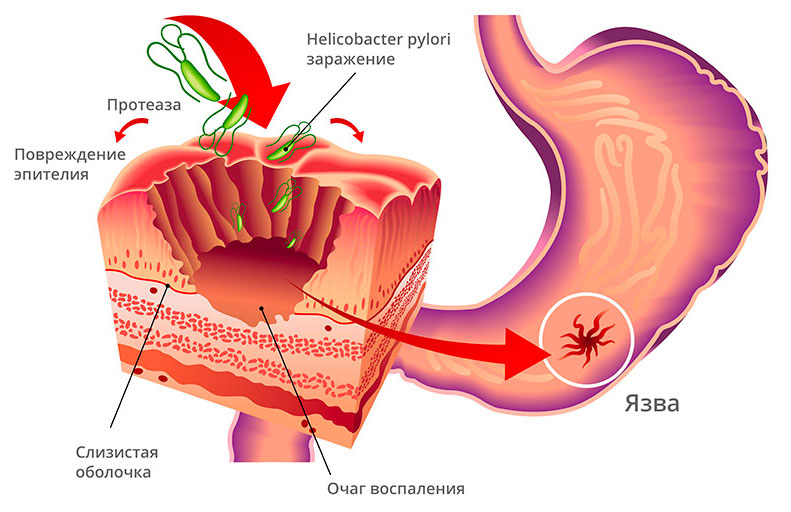
- Заражение бактериями Helicobacter pylori. По статистике, около 80% пациентов с поражениями желудка — носители H. pylori. Бактерия кратно повышает риск воспаления, изъязвления тканей двенадцатиперстной кишки. Откуда берется Helicobacter pylori — отдельная тема.
- Наследственный фактор. Язвенная болезнь часто обусловлена генетически, но как сильно генетический фактор влияет на заболеваемость — пока неизвестно.
- Прием нестероидных противовоспалительных средств. Слизистая оболочка органов пищеварительного тракта чувствительна к НПВП и их метаболитам. Это указано в аннотациях к препаратам этой группы. Особенно велик риск при бесконтрольном применении противовоспалительных средств для устранения болей.
- ВИЧ-инфекция. Учитывая, что язвенная болезнь имеет бактериальное происхождение, любое снижение иммунитета губительно для желудка. Это справедливо и для других иммунодефицитных состояний.
- Цирроз печени -развитие язвенных поражений при циррозе печени преимущественно связано с протеканием активного процесса в печени и нарушением ее функции, в особенности после операции портокавального шунтирования. Формирование гепатогенных язв обуславливается снижением инактивации эндогенных стимуляторов желудочной секреции (гастрина и гистамина), а также расстройством трoфики слизистой оболочки гастродуоденальной зоны из-за нарушения кровотока в портальной системе.
- Заболевания иных органов и систем: сердца, сосудов, легких, почек.
Существуют редкие причины, одна из таких — синдром Золлингера-Эллисона. Это опухоль поджелудочной железы, провоцирующая избыток гастрина и повышение секреции соляной кислоты. Кислотность среды растет, создавая риск развития язвы. В литературе описано несколько тысяч подобных случаев за всю историю наблюдений и развития клинической медицины.
Факторы риска создают благоприятные условия для формирования язвы. Речь идет об особенностях образа жизни, поведения. Наибольшую роль играют следующие причины:
- Неправильное питание. Язвенная болезнь развивается из-за обильного употребления кислой, острой, жирной, жареной пищи, кондитерских изделий, продуктов с пищевыми добавками, газированных напитков.
- Стресс. Неблагоприятный эмоциональный фон снижает иммунитет. При таком состоянии надпочечники начинают вырабатывать большое количество адреналина, который угнетает защитные силы организма. Чем чаще человек испытывает стресс, тем выше риск ЯБЖ.
- Курение. Со слюной никотин попадает в двенадцатиперстную кишку. Это универсальный токсин, который разрушает слизистые оболочки.
- Пристрастие к спиртному, особенно крепкому. Алкоголь нарушает кислотность желудка, создавая благоприятную среду для размножения H. pylori.
Этиология заболевания комплексная. Язвенная болезнь прогрессирует медленно, поэтому времени на диагностику и лечение достаточно. Снизить риск возникновения расстройства помогает профилактика.
Откуда берется H. pylori?
Бактерия была открыта менее 50 лет назад, а ее роль в возникновении заболеваний желудка стала понятна еще позже. Известно, что она гибнет при дезинфекции, кипячении.
Вне питательной среды. H. pylori передается тремя путями:
- Фекально-оральным. Выделяется в окружающую среду с продуктами жизнедеятельности. Заражение происходит при употреблении грязной воды, несоблюдении правил личной гигиены, контактах с канализационными стоками.
- Оральным. H. pylori передается со слюной.
- Ятрогенным. При проведении медицинских манипуляций, в ходе диагностических процедур. Например, эндоскопии, ФГДС. Причина передачи H. pylori — недостаточная антисептическая обработка приборов.
Зная эти факторы, можно избежать заражения.
Классификация, стадии язвенной болезнь желудка и 12-перстной кишки
Язвенная болезнь классифицируется по семи критериям. Наиболее очевидный — это патогенез нарушения. Поражение слизистой оболочки может быть ассоциированным с бактериями или симптоматическим. В первом случае виновником выступает H. pylori. На долю этой формы расстройства приходится около 80% клинических случаев. Симптоматическая язвенная болезнь желудка и двенадцатиперстной кишки может быть следствием стресса (стрессовые язвы) или приема препаратов.
Язву желудка классифицируют по характеру течения. Выделяют такие формы:
- Впервые выявленная (острая) язва. Заболевание требует немедленного лечения.
- Рецидивирующая язва. Периодически обостряется, количество обострений — 1 раз в 2-3 года. Ремиссия длительная, острые периоды продолжаются несколько месяцев, но при правильном лечении сроки сокращаются.
- Течение с частыми рецидивами. Обострения случаются 2-3 раза в год, поражение желудка стремительно прогрессирует.
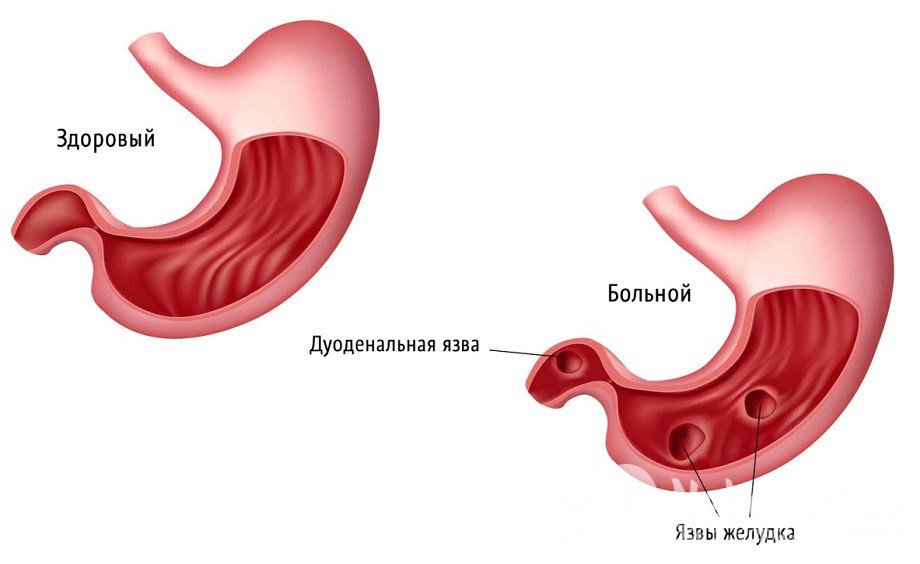
По числу дефектов язвенная болезнь может быть единичной или множественной. Для единичного дефекта характерно локальное поражение тканей слизистой, для множественного — распространенное. Заболевание затрагивает несколько областей внутренней оболочки. Обострения случаются чаще из-за наличия нескольких очагов заболевания.
Патологию классифицируют и по локализации дефектов. Выделяют язвы антрального отдела желудка, кардии, пилоруса, тела, стенок желудка, кривизны. Локализация играет важную роль при подборе лечения. Некоторые формы протекают более агрессивно, отличаются терапевтической сложностью. Отдельно говорят о язвенном поражении двенадцатиперстной кишки. Возможна язва луковицы, ЛДПК или восходящего/нисходящего отдела.
Немалую роль играет кислотность желудка, на фоне которой развивается патология. По этому критерию определяют еще три вида заболевания:
- Язва на фоне повышенной кислотности — классический вариант. Язвенная болезнь становится следствием длительно текущего гастрита.
- Заболевание при нормальной кислотности — встречается чуть реже. Причины могут быть алиментарными, стрессовыми, связанными с H. pylori.
- Язвенная болезнь при сниженной кислотности — более опасная ситуация. Осложняется атрофическим гастритом. Это заболевание — предшественник рака, поэтому требует регулярного скрининга.
Если язвенная болезнь определяется симптоматикой, клинической картиной, выделяют типичную и атипичную формы. Типичная протекает с классическими симптомами. Диагностика возможна даже на основании анамнеза, жалоб. Дополнительные исследования назначают, чтобы лучше понять характер нарушения, определить его тип, происхождение. Атипичная язвенная болезнь может маскироваться под другие патологии (нарушения со стороны сердца, сосудов) или протекать без симптомов (даже на развитой стадии). Атипичные поражения потенциально опасны из-за позднего обращения к врачу, неправильной диагностики.
Классификация по размерам дефекта включает следующие типы язвенных изменений:
- Малые (до 5 мм). Не дают симптомов, обнаруживаются случайно — в ходе профилактического обследования.
- Средние (до 20 мм). Симптоматика умеренная, боли в системе с диспепсией.
- Большие (от 20 до 30 мм). Клиническая картина заметная.
- Гигантские язвы (более 30 мм в диаметре). Характерный признак — мучительные боли. Вероятность осложнений максимальная.
Язвенная болезнь проходит четыре фазы.
Первая — эрозия — еще не полноценное заболевание, а только начало патологических изменений. Дефект имеет шероховатую поверхность, на ФГДС визуализируются признаки острого воспаления, симптомы минимальные или отсутствуют. При своевременно начатом лечении можно обратить нарушение вспять, добиться рубцевания.
Далее развивается язва — полноценный дефект, распространяющийся на стенки желудка. Если ничего не предпринять, возможно прободение, которое развивается в запущенных случаях. Сквозной дефект стенки сопровождается кровотечением и представляет опасность для жизни.
Финальная фаза — заживление — язва начинает активно рубцеваться. Без качественного лечения дефект может не заживать годами.
Классификацию используют в клинической практике, чтобы оценить тяжесть болезни, разработать тактику лечения желудка.
Симптомы язвы желудка
Язвенная болезнь желудка и двенадцатиперстной кишки протекает с чередованием периодов обострения и ремиссии.
Характеристики острой фазы:
- Боли разной интенсивности. По характеру — тупые, ноющие, давящие, режущие. Локализуются в надчревной области — на 4-8 см выше пупка. Могут отдавать в правую или левую сторону — все зависит от расположения дефекта. Для поражения 12.пк более характерны «голодные» боли. Пика болевой синдром достигает через 30-60 минут после еды, но через несколько часов состояние улучшается. В период ремиссии стенки желудка тоже могут болеть, но эпизодически.
- Неприятный запах изо рта. Он обусловлен гниением, замедленным распадом белка, общей зашлакованностью организма, нарушением работы кишечника.
- Налет на языке. Встречается при многих заболеваниях желудка. Язва — не единственный диагноз. Цвет налета — серый или желтоватый.
- Диспепсические явления. Визитная карточка поражений двенадцатиперстной кишки и желудка, особенно на фоне заражения H. pylori. Тошнота, изжога, рвота, тяжесть в животе, расстройства стула, метеоризм — вот основные проявления диспепсии. В периоды обострений они сопровождают пациента постоянно, существенно снижая качество жизни.
Боль в животе (как и другие симптомы) возникает при типичном течении язвы, поражении желудка и двенадцатиперстной кишки. Атипичные формы расстройства имеют нехарактерную клиническую картину. Боль может ощущаться в правой подвздошной области (как при аппендиците) или в левой части грудины (имитируя инфаркт или приступ стенокардии). В некоторых случаях дискомфорт возникает в пояснице (как при радикулопатии).
Самый опасный случай — немое течение. Язвенная болезнь желудка и двенадцатиперстной кишки порой протекает без каких-либо признаков. Но нарушение прогрессирует, поэтому к врачу человек часто обращается в уже запущенном состоянии или попадает в стационар с кровотечением, прободением стенки. Атипичное течение не связано с причиной патологии. Оно возможно при инфицировании H. pylori, медикаментозных и стрессовых факторах. Основную роль играет локализация дефекта слизистой.
Анализы, диагностика язвы
Язвенная болезнь желудка и двенадцатиперстной кишки подтверждается с помощью инструментальных и лабораторных методов диагностики. Ведением пациентов с ЯБДПК занимаются гастроэнтерологи.
Для установления диагноза, проводят:
- На первичной консультации врач уточняет жалобы, собирает анамнез. Типичные формы болезни проявляются характерными симптомами. Опытный врач может заподозрить заболевание желудка, ДПК еще на первичном приеме.
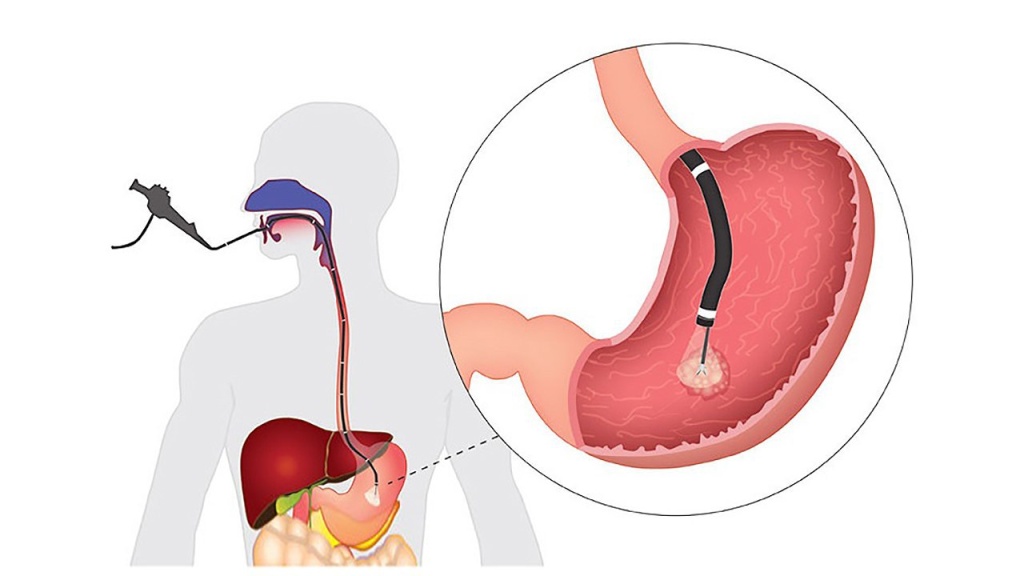
- ФГДС (фиброгастродуоденоскопию). Считается золотым стандартом диагностики. Эндоскопия позволяет выявить изменения, поражения желудка, определить стадию патологии, локализацию, предположить тип. При необходимости врач может взять образец желудочного сока, тканей органа для лабораторной оценки. Это особенно важно для выявления H. pylori. ФГДС информативна в 95% случаев.
- Рентгеноскопия желудка. Рентгеновский метод диагностики позволяет исследовать слизистую, выявить рубцовые изменения стенок, оценить влияние язвенных изменений на окружающие ткани, органы. Назначается, если язвенная болезнь желудка и двенадцатиперстной кишки не может быть диагностирована другими методами. Информативность составляет 70%.
- Тесты на H. pylori. Чтобы распознать H. pylori, применяют серию исследований: ПЦР, ИФА, дыхательный тест, биопсию. Исключив инфекцию, ищут другие причины заболевания.
Если информации недостаточно, прибегают к дополнительным методам: УЗИ брюшной полости, антродуоденальной манометрии, электрогастрографии, pH-метрии. Также информативен анализ кала на скрытую кровь. Следы крови в образце говорят о воспалительно-эрозивных изменениях, полипозе или онкологии. Диагноз ставят после всесторонней диагностики — на базе клинических данных.
Лечение язвы желудка
Язвенная болезнь желудка и двенадцатиперстной кишки требует длительного лечения и коррекции образа жизни. Лечение язвы проводят как амбулаторно, так и в стационаре. Врачи предпочитают консервативные методы терапии, но если нет эффекта, проблему решают хирургическим путем.
Полностью вылечить заболевание на данном этапе развития медицины невозможно. Задача специалистов — устранить симптомы, ускорить заживление язвы, не допустить осложнений, добиться длительной ремиссии, устранить H. pylori, если она есть.
Заболевание требует медикаментозного и немедикаментозного подходов:
- Медикаменты нужны для нормализации кислотности и борьбы с H. pylori. С этого начинается терапия. Избавиться от инфекции можно только комплексно. Назначают ингибиторы протонной помпы, антибиотики, другие средства. Сколько времени принимать препараты — решает врач.
- Немедикаментозный подход включают диету, отказ от вредных привычек, избегание стрессов. По показаниям назначают физиотерапию, но только после основного лечения и устранения факторов образования язвы.
Лечить заболевание необходимо сначала в рамках коррекции острого состояния, затем для поддержания результата. Хирургическое лечение язвы желудка и двенадцатиперстной кишки показано в некоторых случаях. Абсолютные показания — онкологические образования, перфорация стенки, грубое рубцевание тканей. Острые приступы с перфорацией желудка требуют экстренного хирургического вмешательства.
Относительное показание — неэффективность проводимой терапии. Однако язва подлежит успешному лечению при своевременном обращении за медицинской помощью. В этом случае ремиссии длятся годами, а заболевание практически не проявляет себя.
Профилактика
В рамках первичной профилактики язвы желудка и 12-перстной кишки показано следование правилам гигиены. Нельзя допускать инфицирования H. pylori — бактерия попадает в организм через грязные руки, при контакте с канализационными стоками, фекалиями, слюной. Зная это, можно обезопасить себя.
Вторичная профилактика, направленная на предотвращение рецидивов, подразумевает отказ от курения, алкоголя и других вредных привычек, соблюдение лечебной диеты. Также пациенты должны раз в год посещать гастроэнтеролога.
Язвенная болезнь желудка и двенадцатиперстной кишки полностью не лечится, но можно добиться качественной ремиссии. При появлении первых же симптомов патологии нужно обращаться к терапевту. Он проведет первичную диагностику, направит к гастроэнтерологу (если есть показания). Чем раньше начато лечение язвы, тем выше вероятность благоприятного исхода.
Вся информация имеет справочный характер. Для уточнения интересующей информации и записи на прием к врачам клиники "Альфа-Центр Здоровья" позвоните по указанному телефону +7 (8332) 20-58-28.




